Dermatitis por contacto
La dermatitis por contacto es un síndrome reaccional causado por la aplicación de una sustancia en la piel.(un irritante primario o por un mecanismo de sensibilización). Puede ser eccematosa aguda o liquenificada y crónica favorecida por atopia, humedad e higiene deficiente.
La dermatitis de contacto es una erupción cutánea rojiza que produce picazón y aparece por contacto directo con una sustancia o por una reacción alérgica a esta. La erupción no es contagiosa ni pone en peligro la vida, pero puede ser muy molesta.
Muchas sustancias pueden causar dichas reacciones, como jabones, cosméticos, fragancias, alhajas y plantas.
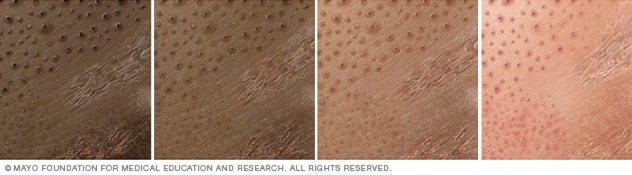
Epidemiología
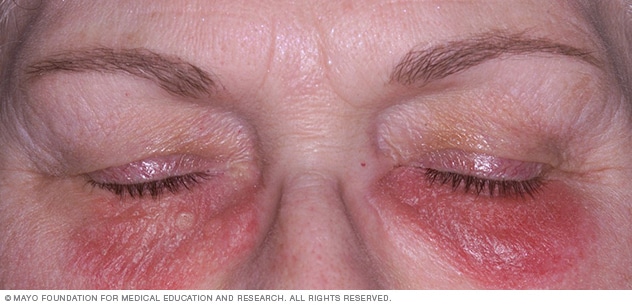
Los signos y síntomas de la dermatitis de contacto comprenden:
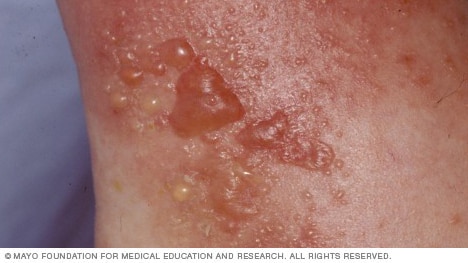
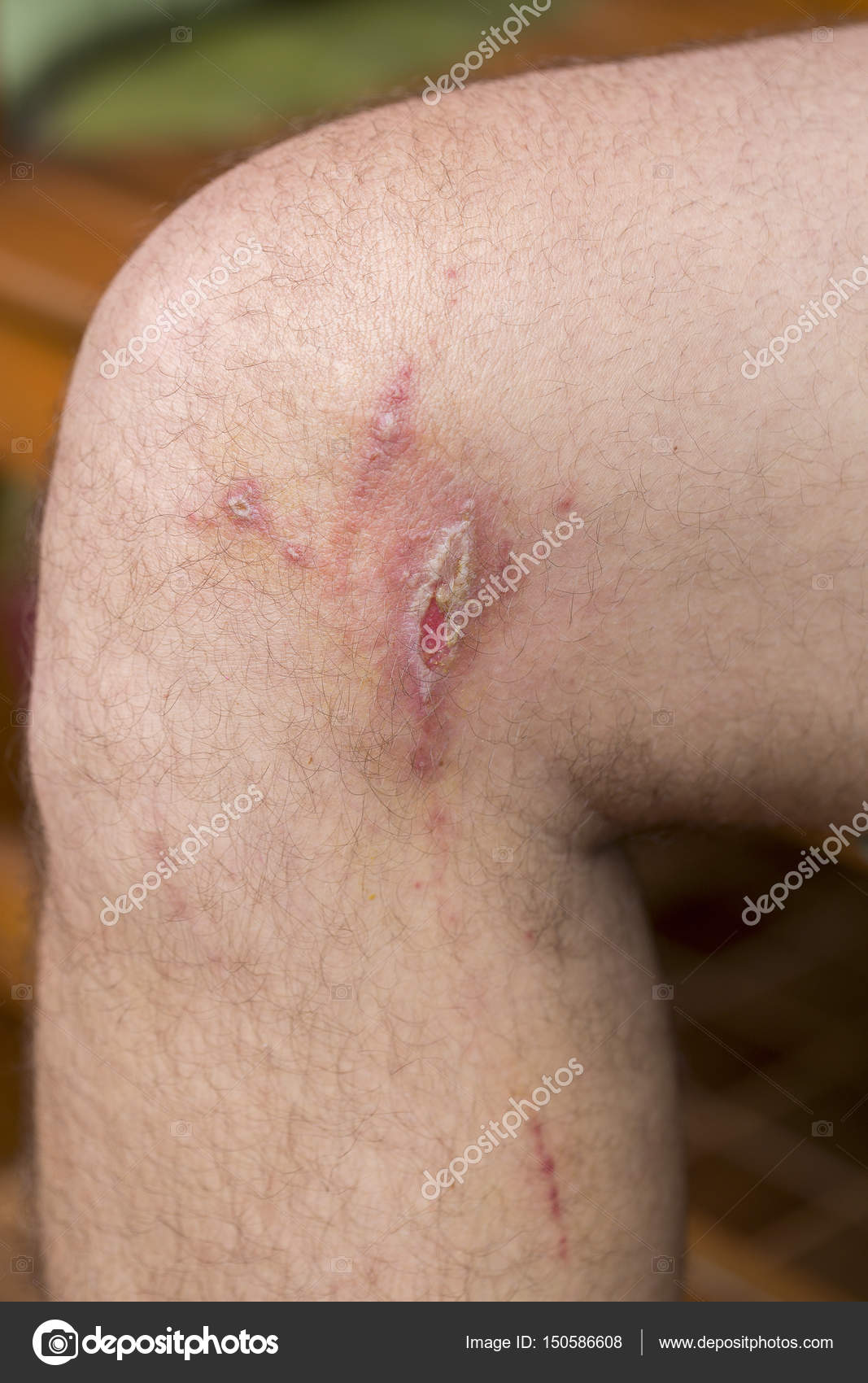 La dermatitis alérgica de contacto ocurre cuando una sustancia a la que eres sensible (alérgeno) desencadena una reacción inmunitaria en la piel. Por lo general, esta solo afecta el área que entró en contacto con el alérgeno. Pero alguna sustancia que ingresa al cuerpo a través de alimentos, condimentos, medicamentos o procedimientos médicos o dentales (dermitis sistémica de contacto) puede ser el desencadenante.
La dermatitis alérgica de contacto ocurre cuando una sustancia a la que eres sensible (alérgeno) desencadena una reacción inmunitaria en la piel. Por lo general, esta solo afecta el área que entró en contacto con el alérgeno. Pero alguna sustancia que ingresa al cuerpo a través de alimentos, condimentos, medicamentos o procedimientos médicos o dentales (dermitis sistémica de contacto) puede ser el desencadenante.
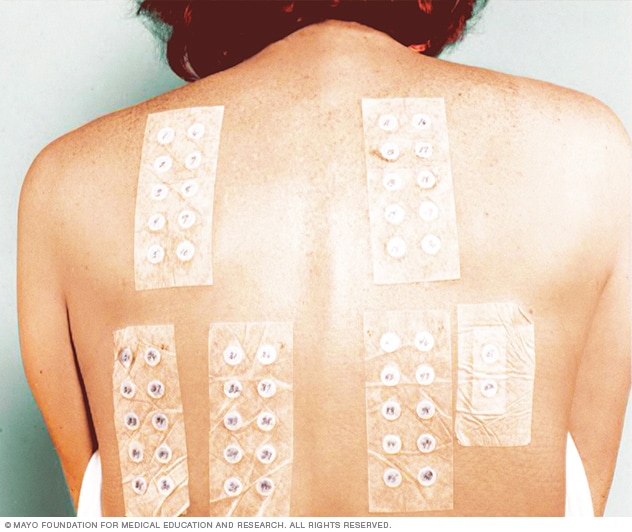
Las pruebas cutáneas son un método diagnóstico consistentes en intentar reproducir en la piel una reacción alérgica consiguiendo, por tanto, comprobar a qué sustancias se es alérgico.
Con las pruebas cutáneas se detecta la reacción que aparece en la piel cuando el organismo entra en contacto con la sustancia a la que se es alérgico.
Los corticosteroides de uso tópico son medicamentos utilizados comúnmente para tratar la dermatitis de contacto.
Se pueden recomendar compresas húmedas y lociones suavizantes, contra la picazón (antipruriginosas) para reducir otros síntomas.
Los corticosteroides tópicos deben utilizarse por períodos cortos. Si se utilizan por tiempos prolongados pueden aumentar el riesgo de desarrollar más alergia de contacto.
Para ayudar a reducir la picazón y aliviar la inflamación de la piel:
Las intervenciones que realizaremos serán las siguientes:
* Explicar los factores que pueden contribuir al desarrollo de la dermatitis.
* Describir el objetivo del tratamiento y conseguir la colaboración del paciente.
* Evaluar la capacidad del propio paciente para administrarse él mismo los medicamentos.
* Enseñar al paciente como administrar el tratamiento, y cómo prevenir ciertos de los efectos secundarios:
e) Trastorno de la imagen corporal relacionado con lesiones antiestéticas visibles, secundario a dermatitis crónica.
Las intervenciones que realizaremos serán las siguientes:
* Ayudar al paciente a identificar los sentimientos habituales que tiene de si mismo.
* Hablar con él acerca del problema de salud y de la forma de tratarlo.
* Hacer que asuma la responsabilidad de su autocuidado gradualmente.
f) Deterioro de las interacciones sociales relacionado con enfermedad inflamatoria cutánea crónica.
Las intervenciones que realizaremos serán las siguientes:
* Ayudar a controlar estrés y tensión nerviosa y emocional.
* Dar un refuerzo positivo.
* Animar al paciente a desarrollar relaciones, fomentando las actividades sociales y comunitarias.
* Instar a cambiar de ambientes.
* Facilitar el entusiasmo y planificación de actividades futuras por su parte.
Muchas sustancias pueden causar dichas reacciones, como jabones, cosméticos, fragancias, alhajas y plantas.

- Una de las dermatosis más frecuente. 5-10% de las consultas dermatológicas.
- Afecta todas las razas siendo la negra la más resistente.
- Se observa en ambos sexos y a cualquier edad.
- Se origina por yatrogenia o como enfermedad ocupacional representando el 25-50% de enfermedades laborales principalmente en MANOS.
- En México las principales causas son, detergentes, níquel, medicamentos y cromo.
Síntomas
Por lo general, la dermatitis de contacto ocurre en zonas del cuerpo que estuvieron expuestas directamente a la sustancia que causa la reacción, por ejemplo, una pantorrilla que rozó hiedra venenosa o la piel bajo una correa de reloj. La erupción cutánea suele aparecer en minutos u horas tras la exposición y puede durar de dos a cuatro semanas.
- Una erupción cutánea de color rojo
- Picazón, que puede ser intensa
- Piel seca, agrietada, escamosa
- Bultos y ampollas, algunas veces, con supuración y costras
- Hinchazón, ardor o dolor ligero

Causas
La dermatitis de contacto es ocasionada por una sustancia a la que te expones que irrita la piel o desencadena una reacción alérgica. La sustancia puede ser una de miles de alérgenos e irritantes conocidos. Algunas de estas sustancias pueden ocasionar dermatitis irritativa de contacto y dermatitis alérgica de contacto.
La dermatitis irritativa de contacto es el tipo más frecuente. Esta reacción cutánea no alérgica ocurre cuando una sustancia daña la capa protectora externa de la piel.
Algunas personas reaccionan a irritantes fuertes después de una única exposición. Otras personas pueden manifestar signos y síntomas después de exposiciones reiteradas incluso a irritantes leves. Y algunas personas adquieren tolerancia a la sustancia con el tiempo.
Los irritantes frecuentes son los siguientes:
- Solventes
- Alcohol rectificado
- Blanqueadores y detergentes
- Champús, lociones para permanentes de cabello
- Sustancias aéreas, como aserrín o polvo de lana
- Plantas
- Fertilizantes y pesticidas

Los alérgenos frecuentes son:
 Factores de riesgo
Factores de riesgo
- Níquel, el cual se utiliza en joyas, hebillas y otros elementos
- Medicamentos, como cremas antibióticas y antihistamínicos orales
- Bálsamo del Perú, el cual se utiliza en muchos productos, como perfumes, cosméticos, enjuagues bucales y condimentos
- Formaldehído, el cual se encuentra en conservantes, desinfectantes y en la ropa
- Productos de cuidado personal, como desodorantes, geles para ducha, tintes para el cabello, cosméticos y esmalte de uñas
- Plantas, como la hiedra venenosa y el mango, que contienen una sustancia altamente alergénica denominada urushiol
- Sustancias que se encuentran en el aire, como polen de las ambrosías e insecticidas en aerosol
- Productos que provocan una reacción cuando estás expuesto al sol (dermatitis fotoalérgica de contacto), como algunos protectores solares y medicamentos orales

- Algunos trabajos y pasatiempos te exponen más a tener dermatitis de contacto. Por ejemplo:
- Empleados de odontología y cuidado de la salud
- Trabajadores del metal
- Trabajadores de la construcción
- Peluqueros y cosmetólogos
- Mecánicos automotores
- Buzos o nadadores, debido a la goma en las máscaras faciales y gafas
- Limpiadores
- Jardineros y agricultores
- Cocineros y otras personas que trabajan con alimentos
Historia Natural de la Enfermedad Dermatitis por contacto
Diagnóstico
El diagnóstico se realiza mediante la exploración física. Las pruebas cutáneas pueden realizarse para conocer a qué sustancia es alérgica el paciente.Las pruebas cutáneas son un método diagnóstico consistentes en intentar reproducir en la piel una reacción alérgica consiguiendo, por tanto, comprobar a qué sustancias se es alérgico.
Con las pruebas cutáneas se detecta la reacción que aparece en la piel cuando el organismo entra en contacto con la sustancia a la que se es alérgico.

Tratamiento
Los emolientes o humectantes ayudan a mantener la piel húmeda y también a que la piel se repare por sí misma. Evitan que la piel se inflame de nuevo y son una parte clave de la prevención y el tratamiento de la dermatitis de contacto.Los corticosteroides de uso tópico son medicamentos utilizados comúnmente para tratar la dermatitis de contacto.
- Tópico significa que se aplica sobre la piel. A usted le recetarán una crema o pomada (ungüento). Los corticosteroides tópicos también se pueden llamar esteroides tópicos o cortisonas tópicas.
- NO utilice más medicamento ni la use con más frecuencia de lo que su proveedor le aconseje.
Se pueden recomendar compresas húmedas y lociones suavizantes, contra la picazón (antipruriginosas) para reducir otros síntomas.
Los corticosteroides tópicos deben utilizarse por períodos cortos. Si se utilizan por tiempos prolongados pueden aumentar el riesgo de desarrollar más alergia de contacto.
Prevención
- Evitar los irritantes y alérgenos: Identificar y evitar las sustancias que irritan la piel o que provoquen una reacción alérgica.
- Lavarse la piel: Se puede eliminar la mayor parte de la sustancia que provoca la erupción si se lava la piel inmediatamente después de entrar en contacto con ella. Usa un jabón suave sin fragancia y agua tibia. Enjuagar por completo.
- Usar ropa o guantes de protección: Las máscaras faciales, las gafas, los guantes y otros elementos de protección pueden proteger de las sustancias irritantes, entre ellas, los productos de limpieza del hogar.
- Aplicar una crema o gel de barrera: Estos productos pueden actuar como capa protectora para la piel.
- Usar crema humectante: La aplicación habitual de crema humectante puede ayudar a restaurar la capa más externa de la piel y a mantener la piel tersa.
- Hay que tener cuidado con las mascotas: Los alérgenos vegetales, como la hiedra venenosa, pueden adherirse a las mascotas y después transmitirse a las personas.
Para ayudar a reducir la picazón y aliviar la inflamación de la piel:
- Evitar el factor irritante o alérgeno: La clave está en identificar qué provoca la erupción cutánea y mantenerse alejado. El médico puede dar una lista de productos que comúnmente contienen la sustancia que te afecta. Además, pide una lista de productos que no tengan la sustancia que te afecta.
- Toma un medicamento contra la picazón por vía oral: Un antihistamínico o corticoesteroide oral sin receta, como la difenhidramina (Benadryl), puede ser útil si la picazón es intensa.
- Aplica compresas húmedas y frías: Humedecer un paño suave y sostenerlo sobre el lugar de la picazón de 15 a 30 minutos para aliviar la piel. Repetir esto varias veces al día.
- Evitar rascarse: Hay que cortarse las uñas. Si no puedes dejar de rascarte, tapar la zona que te pica con vendaje.
- Toma un baño fresco y cómodo. Espolvorea el agua con bicarbonato de sodio o un producto de baño a base de avena.
- Protégete las manos: Enjuagar y secar bien las manos con suavidad después de lavarlas. Usar cremas humectantes durante el día.
PLACE (Plan de Cuidados de Enfermeria)
a) Alto riesgo de manejo ineficaz del régimen terapéutico relacionado con conocimiento insuficiente de la enfermedad y complejidad del tratamiento.Las intervenciones que realizaremos serán las siguientes:
* Explicar los factores que pueden contribuir al desarrollo de la dermatitis.
* Describir el objetivo del tratamiento y conseguir la colaboración del paciente.
* Evaluar la capacidad del propio paciente para administrarse él mismo los medicamentos.
* Enseñar al paciente como administrar el tratamiento, y cómo prevenir ciertos de los efectos secundarios:
Terapéutica general:
Antihistamínicos: El paciente debe saber:
Terapéutica local:
Sustancias emolientes aplicadas en brotes. Son productos de urea, avena y ácidos grasos omega.
Las intervenciones que realizaremos serán las siguientes:
* Identificar las características, distribución y localización de las lesiones
* Eliminar factores pres disponentes y precipitantes.
* Educación sanitaria sobre el aseo:
c) Alto riesgo de infección relacionado con lesiones cutáneas.
Las intervenciones que realizaremos serán las siguientes:
Antihistamínicos: El paciente debe saber:
- Que producen somnolencia. Avisar de los peligros de conducir o realizar actividades peligrosas.
- Que producen sequedad de boca, nauseas y cambios en la percepción del entorno.
- Que aumentan el apetito.
Terapéutica local:
Sustancias emolientes aplicadas en brotes. Son productos de urea, avena y ácidos grasos omega.
- Limpian, humidifican y alivian también el picor de la piel seca e irritada.
- Los corticoides no se administrarán nunca en cara, genitales y pliegues, ya que provocan estrías y atrofias cutáneas.
Las intervenciones que realizaremos serán las siguientes:
* Identificar las características, distribución y localización de las lesiones
* Eliminar factores pres disponentes y precipitantes.
* Educación sanitaria sobre el aseo:
- Evitar sequedad de la piel.
- Enseñar buena higiene de manos: baños cortos de agua templada y aplicar después sustancias emolientes.
- Enseñar la importancia de la nutrición. Recomendar una nutrición hiperproteica y baja en carbohidratos.
c) Alto riesgo de infección relacionado con lesiones cutáneas.
Las intervenciones que realizaremos serán las siguientes:
* Valorar los hábitos personales se higiene del paciente.
* Limpieza y tratamiento tópico.
* Recomendar la ingesta de calorías y de proteínas.
* Administrar tratamiento antibiótico de manera profiláctica.
d) Alteración del bienestar por prurito relacionada con sequedad y presencia de lesiones escamosas.
Las intervenciones que realizaremos serán las siguientes:
* Mantener higiene sin producir sequedad con sustancias emolientes e hidratantes.
* Aconsejar al paciente que no se rasque para evitar secuelas, y administrar antihistamínicos si el picor no se alivia.
* Limpieza y tratamiento tópico.
* Recomendar la ingesta de calorías y de proteínas.
* Administrar tratamiento antibiótico de manera profiláctica.
d) Alteración del bienestar por prurito relacionada con sequedad y presencia de lesiones escamosas.
Las intervenciones que realizaremos serán las siguientes:
* Mantener higiene sin producir sequedad con sustancias emolientes e hidratantes.
* Aconsejar al paciente que no se rasque para evitar secuelas, y administrar antihistamínicos si el picor no se alivia.
* Aconsejar no usar suavizantes ni detergentes fuertes para el lavado de la ropa.
* Evitar ropas ajustadas y cambios de temperatura bruscos. e) Trastorno de la imagen corporal relacionado con lesiones antiestéticas visibles, secundario a dermatitis crónica.
Las intervenciones que realizaremos serán las siguientes:
* Ayudar al paciente a identificar los sentimientos habituales que tiene de si mismo.
* Hablar con él acerca del problema de salud y de la forma de tratarlo.
* Hacer que asuma la responsabilidad de su autocuidado gradualmente.
f) Deterioro de las interacciones sociales relacionado con enfermedad inflamatoria cutánea crónica.
Las intervenciones que realizaremos serán las siguientes:
* Ayudar a controlar estrés y tensión nerviosa y emocional.
* Dar un refuerzo positivo.
* Animar al paciente a desarrollar relaciones, fomentando las actividades sociales y comunitarias.
* Instar a cambiar de ambientes.
* Facilitar el entusiasmo y planificación de actividades futuras por su parte.
Bibliografía
https://www.mayoclinic.org/es-es/diseases-conditions/contact-dermatitis/symptoms-causes/syc-20352742



Comentarios
Publicar un comentario